🟦日本には、いま約2000万人もの人が睡眠障害に悩んでいると言われています。

「寝ても疲れが取れない」「途中で何度も目が覚める」——
多くの人が原因の分からないまま苦しんでいます。
なぜ、これほど多くの人が改善できないのでしょうか。
その理由のひとつは、
従来の睡眠研究が“呼吸と自律神経”に十分アクセスしてこなかったことにあります。
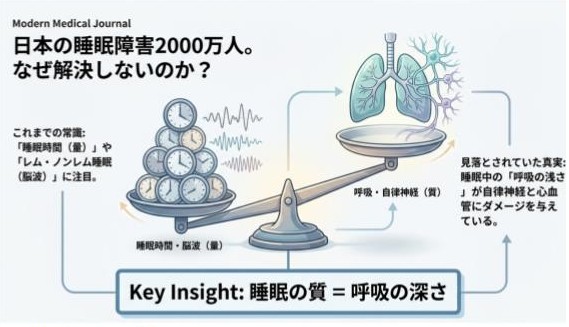
これまでの睡眠研究は、睡眠時間やレム・ノンレムといった「脳の状態」に焦点を当ててきました。
しかし脳波は、体全体の状態を表すものではありません。
体を本当に支えているのは、
睡眠中の呼吸の強さと、それに連動する自律神経の働きです。
近年の世界の研究では、睡眠中の弱い呼吸(低呼吸・低換気)が、
自律神経・心血管・免疫に大きな影響を与えることが明らかになってきています。
これはトラタニ開発ストーリーにもつながることです。
リンク: トラタニ開発ストーリー
一般的に睡眠障害の原因は次の3つに分類されます。
- 心配・不安などの精神的ストレス
- 痛み・姿勢など身体的ストレス
- 睡眠時無呼吸症候群SASなどの呼吸障害
一見バラバラに見えるこれらの原因には、共通点があります。
それが「交感神経優位」です。
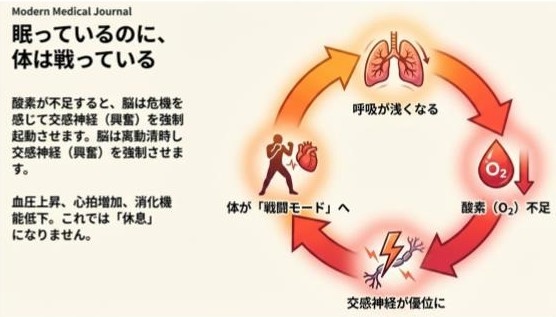
■ 交感神経優位がつくる“眠れない身体”
交感神経が優位になると、身体は「戦闘モード」に入り、次のような変化が起こります。
呼吸が浅くなる → 酸素(O₂)の取り込みが低下 → 自律神経バランスが乱れる → 血流が悪化 → 心拍・血圧が上昇 → 心臓への負荷が増える → 免疫・消化機能が低下 → ストレスホルモンが増加し、ホルモンバランスが乱れる
つまり、眠れるはずの身体が、眠れない身体に変わってしまうのです。
睡眠障害の厄介なのは、痛みなどの直接原因がなくなっても、眠れないということを体と脳が覚えてしまって、睡眠障害がずっと残る点なのです。
■ 低呼吸(浅い呼吸)がもたらす悪循環
最新の研究では、睡眠中の低呼吸が
慢性的な低酸素(O₂不足)/交感神経の過剰興奮/心拍・血圧の上昇/心血管疾患リスクの増加
につながる可能性が示されています(※詳細は後述します)。
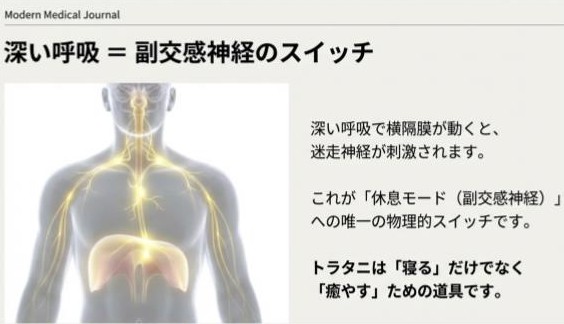
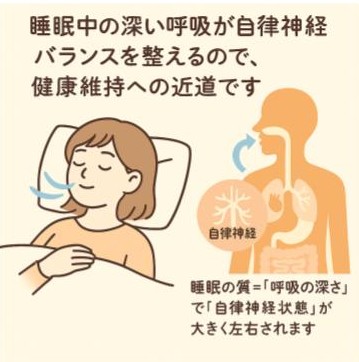
■ 呼吸は自律神経に物理的に直接アクセスできる唯一の手段です。
深い呼吸で横隔膜が上昇するほど、食道外壁にある迷走神経を刺激して、副交感神経優位になり、交感神経優位から自律神経バランスが保たれる状態になります。 具体的な交感神経と副交感神経の比率は日中では6:4。夜は2:8前後が理想と言われています。
自律神経は、心臓、血管、胃腸などの内臓の働きを自動調整し、体を安定状態に保つための神経システムです。ホルモンや免疫の働きにも影響を与えるので、「深い呼吸で自律神経バランスを保つ」ことが健康への近道です。
- 睡眠の質=「呼吸の深さ」で「自律神経状態」が大きく左右されます
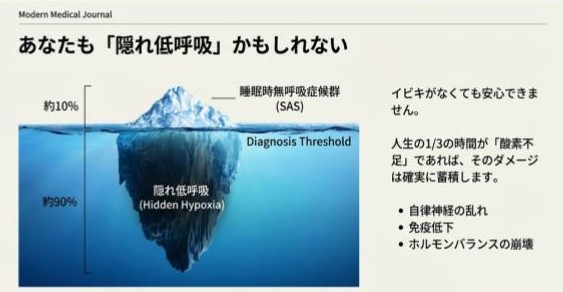
- イビキがなくても睡眠中は筋肉が緩み、誰でも呼吸が浅くなりやすい
- 浅い呼吸 → 交感神経優位 → 眠りが浅くなります
- 深い呼吸 → 副交感神経優位 → 深い眠りにつながります
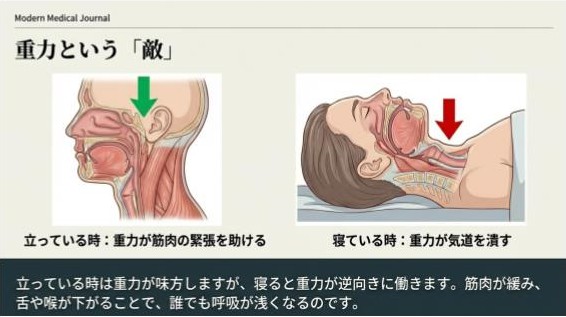
■「睡眠中、呼吸はなぜ浅くなるのか」 枕について。
体の筋肉は垂直方向についているため、立位や座位では常に重力がかかって弱い緊張状態を保てます。 ところが、寝姿勢ではこの重力が逆になるため、筋肉の緊張がなくなり、気道と筋肉が緩み、動きにくい状態になります。 さらに寝具から受ける体圧によって働きが弱まるため、想像以上に呼吸が弱まるのです。
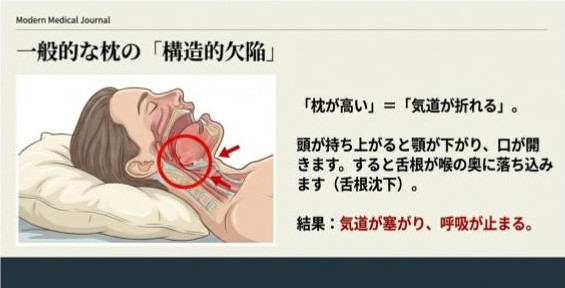
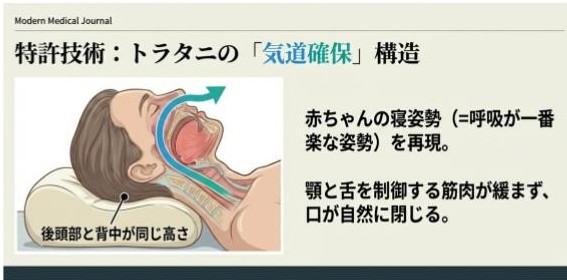
通常の枕は背中より頭が高いのが一般的です。これは呼吸の視点で見ると間違いなのです。赤ちゃんの時は枕をしないのが普通で、この背中と頭が同じ高さの姿勢が最も呼吸がしやすい姿勢なのです。
通常の枕「仰向け寝」の場合、前頭部があご側に回旋するモーメントが働きます。結果、上気道が折れて、いびきや呼吸停止になります。
しかし、トラタニは後頭部と背中が同じ高さであること、頭重心位置を独自位置にしていること、首への圧力が極めて小さいなどの様々な技術的工夫(特許)構造にすることで、 仰向けで寝ても前頭があご側に回旋(前傾)できないので、気道が折れず、楽に呼吸ができるのです。
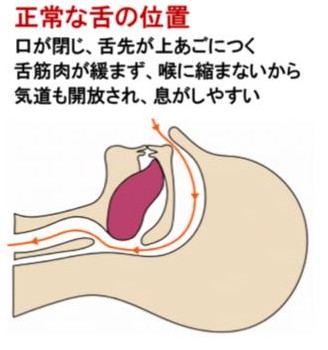
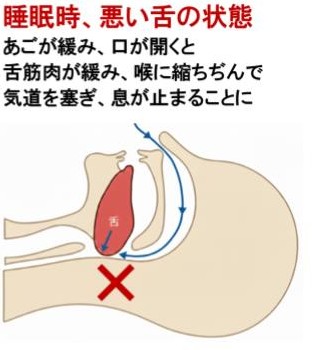
【睡眠時無呼吸症候群SASだけではない】筋肉のゆるみはアゴと舌を支える筋肉(顎二腹筋)も同じです。 あごが緩むと口が開き、舌の根元が喉に縮むため気道が狭くなり、ひどい場合は舌根沈下となり呼吸が止まってしまいます。 この現象は太っている人特有のものではなく、程度の差はあっても誰にでも起こりうることなのです。
【枕の比較】枕をしてもしなくても口は簡単に開閉できるのが普通です。しかし、トラタニ好循環枕は、口を開けようとしても口を開けることはできません(購入後に是非お試しください)。 これはあごと舌を制御する筋肉(顎二腹筋)が緩まない特許構造だからできるのです。舌が上あごに付く正常状態をキープできるので、舌根沈下を未然に防ぎます。
浅い呼吸は横隔膜の上下動が少ないため、迷走神経=副交感神経を刺激しにくく、睡眠中ずっと交感神経優位が続き、自律神経バランスが乱すことになります。
睡眠時無呼吸症候群SASやいびきがなくても“低呼吸”は誰にでも起きていることで、いびきがないから安心というわけではないのです。

